一下《实用肿瘤杂志》发表的指南解读专栏诊断评估
发布日期:2022-06-26 浏览次数:269
今天一起来学习一下NCCN指南更新的专家解读,内容来自《 of 》发表的指南解读专栏
诊断评估
临床上采用超声支气管镜检查(EBUS)和超声内镜检查(EUS)等活检方法诊断高度怀疑患者,新指南增加了“机器人辅助支气管镜检查”。研究表明,与传统支气管镜检查相比,机器人辅助支气管镜检查不仅具有更好的可行性和安全性,而且在对传统技术具有挑战性的肺部病变中表现出更大的优势。新版指南在推荐用于首次诊断的检查中增加了快速现场评估(ROSE)。
病理学评估
研究表明,胰岛素瘤相关蛋白-1(-1,)对肺神经内分泌肿瘤的诊断具有高敏感性和高特异性,特别是在小细胞肺癌的鉴别方面,优于传统标志物。新版指南将在免疫组化(IHC)检测中纳入神经内分泌肿瘤评价标志物,并保留神经细胞粘附分子、嗜铬粒蛋白和突触小泡蛋白作为神经内分泌肿瘤评价标志物 p>
分子测试与评价
组织标本采集和管理
新版指南将原来的“分子检测”改为“组织分子检测”。当组织样本较小时,实验室应最大限度地利用组织进行分子辅助检测,包括建立小型活检取样程序以及用于诊断和预测检测的预切片。新指南新增外周血(血浆循环肿瘤DNA)可作为组织替代样本
检测方法
新版指南强烈推荐使用一种或多种联合方法进行广谱分子检测[包括表皮生长因子受体(,EGFR)外显子19()缺失、EGFR突变、突变、EGFR突变、EGFR插入突变, V-Ki-ras2 大鼠肉瘤病毒致癌基因同源物 (V-Ki-ras 2 rat, KRAS) G12C 突变, 间变性淋巴瘤激酶 (, ALK) 融合, 肉瘤致癌因子 1 受体酪氨酸激酶 (ROS-1, , ROS 1) 融合,V-raf 鼠肉瘤病毒癌基因同源物 B (V-raf, BRAF) 突变,神经营养受体酪氨酸激酶 1/2/3 (1 /2/3, /2/3) , 间充质-上皮转换因子 (-, MET) 跳跃突变, 转导重排基因 (, RET) 融合, MET 扩增, 和人类表皮生长因子受体 2 (2, HER2), etc.], in为了发现更多罕见的驱动基因突变,让患者有机会接受更有效的靶向药物治疗。 d-谱分子检测还可以检测不确定的显着性基因变异(的,VUS)。 VUS被定义为能够驱动疾病发生、发展并能预测预后的基因变异,但临床上没有靶向药物的选择。
新的检测分析指南指出,基于组织或血浆的广谱分子检测是探索靶向药物潜在耐药机制的最佳方法。两者相辅相成,需要在个体患者治疗过程中进行多次动态监测。针对数量有限的肺结节,新版指南增加了基于二代测序(NGS)的广谱分子检测,以识别不同肺结节之间的克隆相关性,从而识别原发性或转移性病变。研究表明,NGS 可能优于组织病理学评估。两个组织病理学相似但完全不重叠且通过基因检测检测到的独特基因突变的结节可认为是独立的原发灶,非克隆无关;具有驱动或非驱动变异的结节更可能是克隆相关的转移;没有突变或只有 1 个突变在此评估中没有价值
EGFR基因和(或)突变约占总突变的10%。这种罕见的突变对某些 EGFR-酪氨酸激酶抑制剂 ( , TKI) 治疗有反应。因此,新版指南推荐此类突变。测试。 EGFR p.() 是第一代和第二代 EGFR-TKI 治疗获得性耐药中最常见的继发性突变,据报道,60% 的患者在对吉非替尼、厄洛替尼或阿法替尼 p.对于生殖系p.,不同吸烟状况的患者患肺癌的风险很高。因此,指南建议在 p.1 时进行遗传咨询。治疗前存在。 向SCLC的组织学转化和上皮间质转化也是EGFR-TKI获得性耐药的机制之一,因此新指南建议在疾病进展时进行活检以排除SCLC转化。如果基于血浆的基因检测为阴性,强烈建议重新活检并进行组织学检测,并可以考虑同时进行组织活检和血浆检测。
EGFR 外显子 20 插入突变是第三常见的 EGFR 突变,发生在约 2% 的患者和 4% 至 12% 的 EGFR 突变患者中,通常对 EGFR-TKI 治疗缺乏反应,但有一些例外。因此,新版指南更新了推荐检测2个插入突变p。和 p。对某些 EGFR-TKI 敏感。临床研究中最常见的 EGFR 外显子 20 插入/重复是 和 ,尽管没有证据表明这种突变是导致激酶抑制剂反应的原因,因此也建议进行测试。基于聚合酶链反应(,PCR)的检测方法可能会降低上述突变的检出率,因此优先推荐基于NGS的检测方法。
KRAS 是一种具有 活性的 G 蛋白,是丝裂原活化蛋白/细胞外信号调节激酶 ( / - , MAP/ERK) 通路的一部分。新指南增加了检测 KRAS 的新方法,包括 NGS、实时 PCR 和测序。高水平MET扩增的定义不断更新,根据不同的检测方法而有所不同。新版指南增加基于NGS的检测,拷贝数>10定义高水平MET扩增
已开发出多种单克隆抗体用于IHC检测程序性死亡受体配体-1(-1,PD-L1)表达,检测结果取决于不同的抗体、克隆和平台。已获得美国食品药品监督管理局 (FDA) 批准的不同 PD-L1 检测的数量,如果使用已获批准用于特定适应症的 PD-L1 IHC 克隆抗体进行 IHC 检测,则无需额外的生产线
研究表明,无细胞DNA(cell-free DNA)检测一般具有非常高的特异性,但灵敏度较低,假阴性率高达30%;检测率。新指南建议,如果推荐的生物标志物无法根据组织标本的质量或检测方法进行评估,则可以在初始检测中考虑重复活检或/或循环肿瘤 DNA(DNA)检测,但目前尚无检测指南。
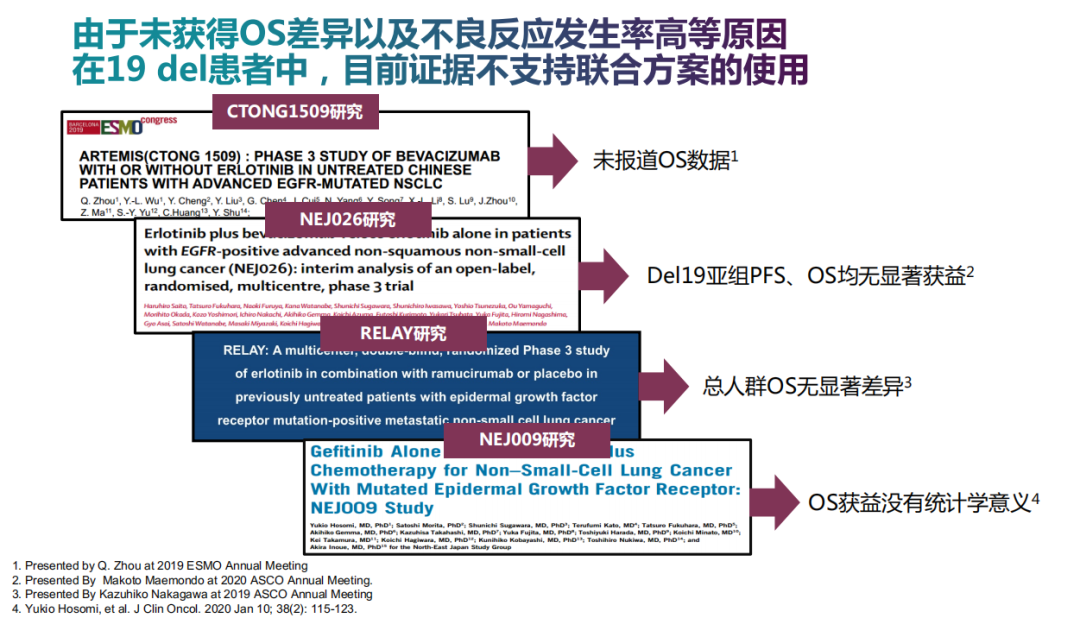
肿瘤分期评估
第 7 版美国癌症联合委员会 (on, AJCC) 癌症分期手册中的肿瘤分期基于肿瘤大小(侵入性和贴壁/非侵入性),而第 8 版 AJCC 癌症分期手册, 非粘液性腺癌的分期仅根据浸润部位,而粘液性腺癌仍采用肿瘤大小,新指南采用更新的第8版AJCC癌症分期手册
治疗(预)评估
新版 IIB 期指南(T3 浸润和 N0) 和 IIIA 期(T4 扩散 N0~1、T3N1 和 T4N0~1) 患者应评估脊柱+ 治疗前胸廓入口。增强MRI的范围增加了臂丛上沟病变,也适用于上沟肿瘤患者的再手术评估(T4扩散N0~1)。
新指南更新了初始治疗期间的监测:2 个周期后评估疗效,然后每 2-4 个周期对已知或高危疾病部位进行 CT 扫描。
当靶向治疗后疾病进展时,广谱分子检测可能是探索潜在耐药机制的最佳方法,治疗过程中需要动态监测分子变化
治疗
手术治疗
新指南更新了手术治疗的原则。目前,关于N2患者的治疗模式仍存在争议。 2021年NCCN问卷调查结果显示:(1)所有NCCN机构对特定N2患者进行包括手术在内的多学科综合治疗;(1)@2)大多数NCCN机构首选EBUS进行初始纵隔分期) , 纵隔镜保留用于再分期;(3)术前诱导治疗后,大部分机构不会对纵隔淋巴结进行病理再分期;(4)NCCN所有机构均考虑对单部位非肿块进行手术) N2患者;(5)约半数机构考虑对单部位大块N2患者进行手术,而仅39%和21%的机构考虑对多站非大块多站大块手术;( 6)三分之二的机构选择了诱导化疗,三分之一的机构选择了新辅助放化疗;(6)7)大部分机构认为只要诱导治疗后病情稳定就可以进行手术,并且不需要影像学或病理缓解; (8)大约一半的机构会考虑在诱导化疗后进行全肺切除术,但不到四分之一的机构会考虑在诱导放化疗后进行全肺切除术;(9)大约四分之三的机构会为 N2 患者提供辅助放疗切缘阳性,但仅在 1 合 1 机构对 N2 完全病理切除的患者进行约 4 次放疗
围手术期处理
新指南建议病理II期及以上或有高危因素的患者应转诊至肿瘤内科进行评估和辅助治疗。新辅助放化疗和新辅助化疗分别在三分之一和三分之二的 NCCN 成员机构中使用,而旧指南则为一半和一半。
新版指南增加了新辅助免疫联合化疗:纳武利尤单抗360 mg联合含铂双药化疗每3周一次,最多3个周期后手术,含铂双药方案包括卡铂+紫杉醇(任何组织学),顺铂 + 培美曲塞(非鳞状)或顺铂 + 吉西他滨(鳞状)。此更新基于 -816 研究。 -816 研究是一项随机、开放标签、多中心 III 期临床研究。本研究表明,与单独化疗相比,IB-IIIA期可手术患者术前使用纳武利尤单抗联合含铂双药化疗可改善病理完全缓解(spon se, pCR; 24.0%)。 vs 2.2%, OR=13.94, 99%CI: 3.49~55.75 ;P
研究表明,在 IB 至 IIIA 期 EGFR 突变阳性的术后患者中,接受奥希替尼治疗的患者比接受安慰剂治疗的患者的无病生存期更长。新版指南更新奥希替尼作为EGFR术后患者的辅助治疗/无论是否接受辅助化疗。
对于完全切除(R0) IIIA期(T1~2和N2)),术后是否加放疗一直存在争议。最近的Lung-ART和PORT-C研究发现即,术后放疗虽然降低了IIIA期N2患者局部复发的风险,但并没有带来生存获益,因此新指南将序贯化疗+放疗中的“仅N2放疗”改为“放疗”可以考虑。”。新版指南针对IIIA期(T4和N0~1)同步放化疗或化疗后手术,如果切缘阳性,增加“放疗升压”辅助治疗)。 T1~2和T3(对于无创患者)N2M0,诱导化疗和/或放疗后,如无明显进展,将治疗方式由“手术±放疗(如未进行)”改为“术后考虑放疗”手术”;如果发生局部进展,然后将“放疗(如果未给予)±化疗”替换为“放疗(如果适用)±化疗”
驱动基因阳性后期处理
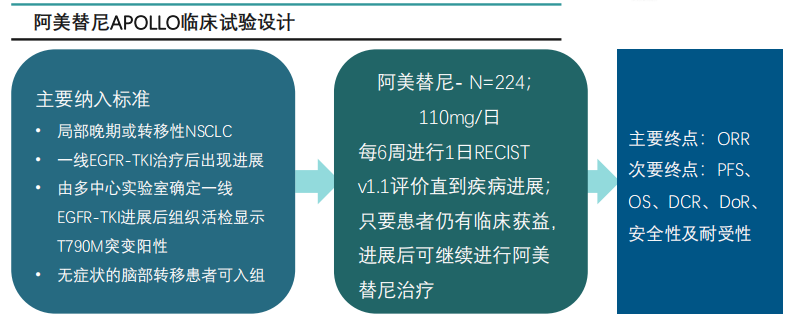
EGFR 目标
EGFR基因最常见的两个突变是缺失和,分别占45%和40%,对第一代、第二代和第三代EGFR-TKI敏感。新版指南增加了罕见突变和/或突变的治疗。此类突变的一线治疗优先推荐阿法替尼和奥希替尼,其他推荐厄洛替尼、吉非替尼和达克替尼,靶向治疗进展时,仍参照常见EGFR突变进展后的治疗方案。
一项多中心、单臂、开放标签、II 期研究纳入了 36 名使用奥希替尼作为一线治疗的罕见 EGFR 突变患者,客观缓解率 (ORR) 为 50% (95%CI: 33% ) ~67%),中位无进展生存期(无进展生存期,mPFS)为 8.2 个月(95% CI:5.9~10.5 个月),中等总生存期( , mOS) 未达到,表明奥希替尼对罕见 EGFR 突变的患者具有良好的抗肿瘤活性。另一项研究表明,阿法替尼在具有罕见 EGFR 突变的肿瘤中也有活性,例如 、 和
此外,指南建议,如果全身治疗方案包括免疫检查点抑制剂,则应注意此类药物的长半衰期。免疫抑制治疗继以奥希替尼治疗中已有不良事件报告。
KRAS 目标
一项II期研究评估了索托拉昔()在接受铂类化疗(±免疫治疗)的患者中的抗肿瘤作用,ORR为37.1%,mOS为12.5个月, ≥ 3 级不良事件为 19.8%。因此,指南将 作为 KRAS p.G12C 突变转移患者的后续治疗选择
ALK/ROS1 目标
新版指南建议ALK基因点突变患者在ALK重排后用第二代抑制剂艾乐替尼、布加替尼、色瑞替尼和第一代抑制剂克唑替尼拉替尼治疗后使用ALK。
对于在使用恩曲替尼、克唑替尼和色瑞替尼治疗后出现进展的 ROS1 重排阳性患者,新版指南增加了对这些抑制剂的耐药性和后续治疗的建议。参考其他激酶抑制剂的进展情况,如果发现无症状或有症状、颅内进展或颅外进展、局限或多发转移,则确定治疗方案,后期也推荐劳拉替尼
其他罕见的驱动基因变异
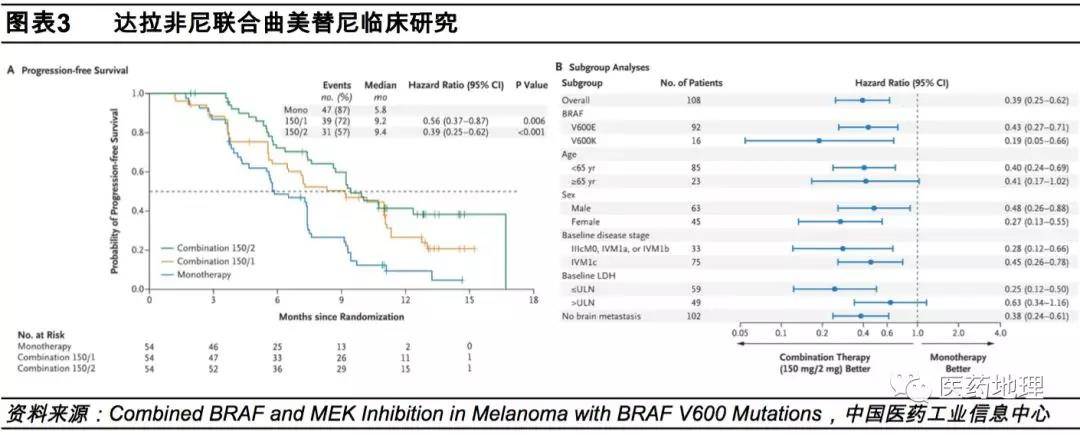
BRAF 是一种丝氨酸/苏氨酸激酶,是 MAP/ERK 信号通路的一部分,BRAF p.突变发生在 1% 到 2% 的肺腺癌患者中。目前,达拉非尼联合曲美替尼是 BRAF p 患者的首选治疗方法。突变。对于不能耐受联合治疗的患者,指南更新可选择单药维莫替尼或达拉非尼。
基于赛帕替尼()和普拉替尼()对RET重排阳性患者的疗效数据和FDA的批准,以及凡德他尼()更多的不良反应,新版指南删除了任何推荐将地他尼用于RET重排阳性患者的一线治疗(2B类证据)
II 期试验表明, 对 MET 扩增具有较高的抑制率,总体 ORR 为 42%,其中一线 ORR 为 71%。因此,新版指南在对克唑替尼和卡马替尼进行高水平 MET 扩增推荐的基础上增加了对 的推荐。
-()是一项全球开放、多中心的II期临床试验,旨在评估新型抗体-药物偶联物Fam--nxki(原名DS-8201)在一线标准后HER2进展中的作用)治疗)突变阳性的安全性和有效性。新指南更新了该研究的最新结果,其中包括 91 名患者,ORR 为 55%,mPFS 为 8.2 个月,mOS 为 17.8 个月
驱动基因阴性晚期治疗
免疫疗法
对于PD-L1表达≥50%的患者,如果需要紧急开始治疗但尚未报告分子检测,新指南建议可考虑1个周期的免疫治疗。免疫检查点抑制剂的禁忌症包括:活动性自身免疫疾病或自身免疫疾病病史和当前使用免疫抑制剂,或具有驱动基因(如缺失或和 ALK 重排)的患者。新指南还修改了关于程序性死亡受体-1(EGFR 缺陷或 ALK 融合阳性时为-1、PD-1)/PD-L1)的脚注,无论 PD-L1 表达如何无效。
新指南还更新了PD-L1表达在1%~49%之间的非鳞状细胞癌患者的维持治疗,并将派姆单抗从1类推荐降为2B类推荐
化疗
新指南取消了多西紫杉醇作为肺鳞状细胞癌的维持治疗。在随访和进展后的全身治疗方案中,加入白蛋白结合型紫杉醇作为推荐治疗,随访治疗为2A类推荐,进展后治疗为2B类推荐
辐射
新指南指出肿瘤放疗在所有疾病过程中都有潜在作用,肯定了放疗在巩固治疗中的作用,简化了立体定向放疗的适应证(body, SBRT),删除了1cm肿瘤。限制
新指南提升了 SBRT 在早期肺癌中的作用。尽管 SBRT 在可手术的早期患者中未显示与肺叶切除术相当,但一系列前瞻性研究表明,它具有与肺叶切除术相似的 OS 率和癌症特异性生存率。其中一项近期研究显示,接受 SBRT 和手术治疗的患者的 3 年 PFS 分别为 80% 和 88%,5 年 PFS 分别为 77% 和 80%,3 年癌症特异性生存率分别为 95% 和 97%,和 5 年癌症特异性生存率分别为 95% 和 97%。具体存活率分别为 92% 和 93%。另一项大型回顾性研究表明,SBRT后孤立和/或局部复发的密切随访和抢救治疗可提高生存率
一项荟萃分析表明,加速分割放疗可提高局部晚期疾病患者的生存率。临床试验的最新结果被纳入新指南,基于正电子发射断层扫描(PET)的个体化放疗剂量递增可能会改善局部控制,但不会改善 OS 率。对于晚期/转移性疾病,新版指南新增两项临床试验对结果进行分析,发现免疫检查点抑制剂治疗中加用放疗可提高临床缓解率和预后。大样本Ⅲ期临床研究()正在进行中
放射治疗和热消融
新指南修订了关于影像引导热消融治疗(-,IGTA)评估的1点3:“如果介入放射学的医生或中心不确定IGTA的可行性或安全性,或使用IGTA治疗失败,请考虑向更高级别的研究中心寻求介入放射治疗建议”。与手术一样,气胸可能在 IGTA 后发生,尤其是在一次治疗多个病变时。据报道,气胸占 IGTA 病例的 18.7%~45.7%。大约 20.7% 的 IGTA 需要放置胸管,不需要放置胸管的自限性气胸是预期事件,不被视为并发症
总结
新指南的更新主要体现在分子标志物检测、围手术期治疗和晚期靶向治疗等方面。随着检测技术的提高,将发现更多罕见的驱动基因靶点,逐步阐明耐药的分子机制,从而促进药物研发,提高晚期治疗的有效性。围手术期靶向治疗和免疫治疗的证据也越来越丰富。新版指南首次将免疫检查点抑制剂联合化疗作为新辅助治疗方案纳入指南,标志着免疫治疗真正进入围手术期。对于目前备受争议的诊疗方案,期待更多优质临床数据更新,指导肿瘤临床实践
来源
钱建南、杨少宇、陈学琴、马胜林。 2022年第3版《NCCN非小细胞肺癌临床实践指南》解读[J].实用肿瘤学杂志, 2022, 37(03)@ >:197-204.


